Nefrologie
De dienst nefrologie van Sint-Trudo Ziekenhuis is één van de drie erkende centra voor nierziekten in Limburg. De dienst biedt het volledige spectrum van diagnostiek tot en met alle vormen van behandeling aan. 24 uur op 24 is een deskundig team van medici, paramedici en andere zorgverleners ter beschikking van de patiënt.
Contactgegevens
Waar kunnen we je mee helpen?
De dienst nefrologie beschikt over een gespecialiseerd team van artsen, verpleegkundigen, sociaal assistenten en diëtisten om je te behandelen en begeleiden wanneer je geconfronteerd wordt met een nierziekte.
Medisch aanbod
- Raadpleging
Hier wordt de diagnostiek, voortdurende opvolging en medicamenteuze behandeling door de arts (nefroloog) gedaan. Aansluitend op de raadpleging volgt vaak een bloed- of urineonderzoek en soms een echografie. Raadplegingen zijn mogelijk in het ziekenhuis van Sint-Truiden, Tongeren en Tienen. - Ziekenhuisverblijf
Patiënten met een nierziekte of patiënten die dialyse ondergaan en die ernstig ziek worden, zullen op de nierafdeling gehospitaliseerd worden. - Bloeddialyse (hemodialyse)
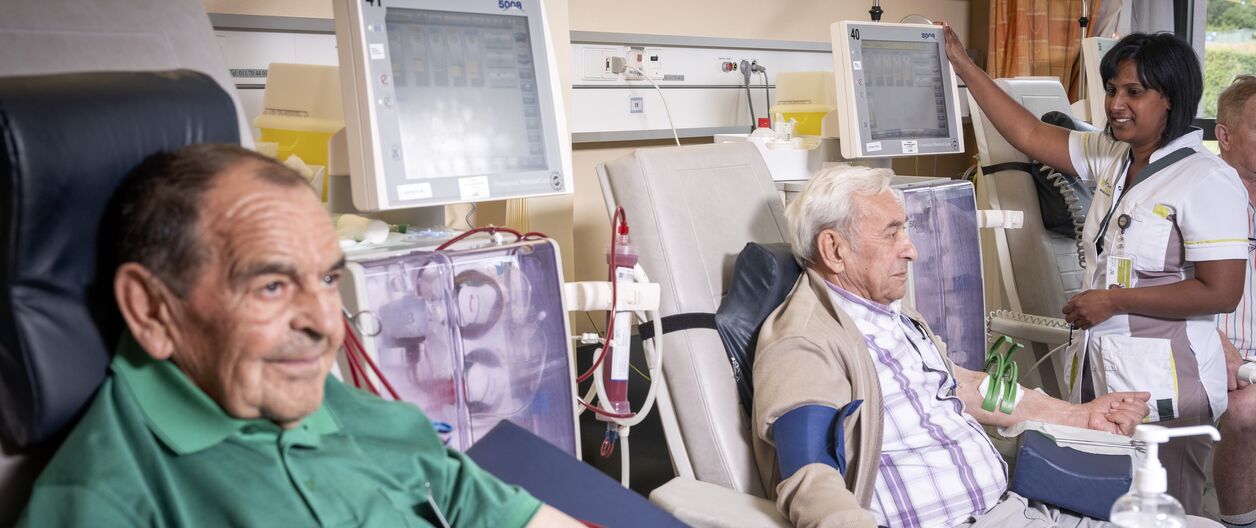
De meeste patiënten ondergaan hemodialyse op onze dialyseafdeling in het Sint-Trudo Ziekenhuis te Sint-Truiden en een deel op onze dialyseafdeling in het Vesalius Ziekenhuis te Tongeren. De dialyse kan plaatsvinden in de voor- of namiddag alsook ’s avonds. Er bestaat ook de mogelijk om hemodialyse thuis uit te voeren, als de toestand van de patiënt dit toelaat. - Buikdialyse (peritoneaaldialyse)
De patiënten die peritoneaaldialyse ondergaan, voeren hun behandeling thuis uit en komen éénmaal per maand op controle in het dialysecentrum van het Sint-Trudo Ziekenhuis. - Niertransplantatie
Niertransplantaties worden uitgevoerd in het UZ Leuven (Gasthuisberg). Door de goede samenwerking met het UZ Leuven is een snelle uitwisseling van gegevens mogelijk. Drie maanden na de niertransplantatie kunnen de patiënten opnieuw opgevolgd worden in het Sint-Trudo Ziekenhuis. - Plasmaferese
Deze zeldzame vorm van verwijdering en vervanging van bloedplasma kan ook in het Sint-Trudo Ziekenhuis worden toegepast.
Lees hier meer over:
Artsen
Hoofdverpleegkundigen
Voor dialyse kan je terecht in ons erkend dialysecentrum
Brochures
Bestand
Arterioveneuze fistel
(148.98 KB)
Bestand
Dialysekatheter
(176.55 KB)
Bestand
Hemodialyse
(249.05 KB)
Bestand
Nierdialyse sociale dienst
(188.85 KB)
Bestand
Peritoneale dialyse
(264.45 KB)